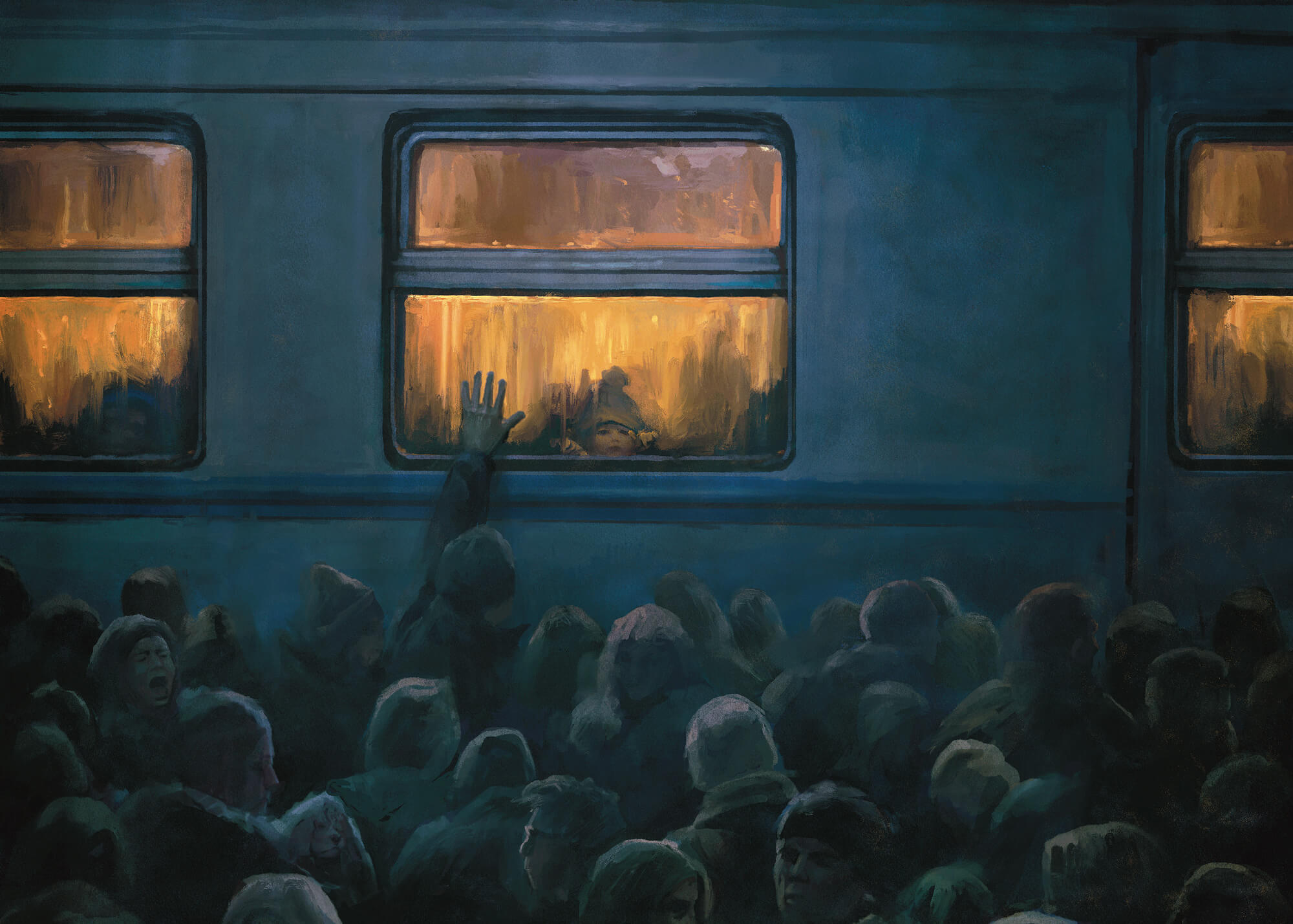Мам, відпусти мене
Ми не були знайомі, але я можу чітко уявити, як вона танцювала у тьмяному світлі лікарняних ламп. Світлоока, світло-руса, світлошкіра дівчинка Аня, тіло якої так швидко почало марніти. Кілька місяців за нею із сусіднього ліжка в палаті спостерігала мама Юлія. Вона знала: день, коли дочці судилося покинути її, настане, але відмовлялася прийняти, що це буде скоро. Що це взагалі можливо, поки вона танцює і просить цукерки, які їй категорично протипоказані. Поки вона хоче жити.
Юлія пам’ятає, як того суботнього вечора Аня вийшла з ванної кімнати й танцювала. А потім їй стало боляче. Юлія викликала чергового лікаря для знеболення, але дівчинку нудило кров’ю. Півтора літра за раз. Юлія тільки встигла підставити один із судків для їжі. Вона вже знала, що розірвалися вени стравоходу, що це остання ланка у довгому ланцюжку незворотних ускладнень цирозу печінки, що треба кликати медсестру, що необхідна термінова допомога. Швидко.
Медики вкололи дівчинці знеболювальне. За кілька секунд її мали перевести в реанімацію. Юлія тримала каталку.
— Мам, відпусти мене, — попросила Аня.
— Ось, я вже не тримаю, — Юлія різко прибрала руки. — Зараз поїдеш у реанімацію.
— Я не про те. Мам, я вже втомилася. Мені пора йти. Відпусти мене.
І Юлії довелося це зробити.
Аня прожила в реанімації ще трохи більше як добу. Вона померла 10 грудня 2018 року, на чотирнадцятий день після свого чотирнадцятого дня народження. В останні години життя її рятували реаніматологи, хоча усі, включно з лікарями, розуміли, що зміни в організмі дівчинки незворотні, що, попри весь прогрес науки й медицини, є речі, непідвладні людям, що, на жаль, настає момент, коли треба дозволити людині піти.
Однак відпустити власну дитину — не лише нестерпно, а й просто неможливо.
Маленька смерть
— Ще до народження Ані я дивилася фільм, де одним із персонажів була дівчина, яка сильно-сильно кашляла кров’ю, — пригадує Юлія. — Тоді уперше й почула це гидке слово — муковісцидоз. Полізла в інтернет, багато начиталася. Тож коли в Ані тільки почали підозрювати цю хворобу, мене вже трусило, бо я розуміла, що це.
Усе почалося, коли Аня пішла у дитячий садок. Вона дивно підхекувала, і Юлії це не подобалося. Років із трьох у Ані щороку могло бути по 12 обструктивних бронхітів. Юлія водила доньку кабінетами різних лікарів: хтось казав, що вона алергік, хтось — що в неї неправильне харчування, хтось — що дівча переросте. Коли вони з Анею потрапили до Охматдиту, Юлія наполягала на проведенні потового тесту — спеціального аналізу, який є «золотим стандартом» початку діагностики муковісцидозу. Юлія каже, медикам було важко повірити, що рожевощока, на перший погляд, цілком здорова дівчинка може страждати від невиліковної хвороби. Ані тоді було всього шість років.
— Коли Аня була ще маленькою, то могла сказати щось на кшталт «коли я виросту, то народжу дітей і ти їх будеш виховувати». А я ридала у відповідь, бо розуміла, що цього може ніколи не бути.
Мені говорили менше звертати уваги, не слухати лікарів. Люди просто не знали, не розуміли… Ті, хто нічого не чув про муковісцидоз, напевно, приймають це поступово. А для мене, коли усе підтвердилося, це було як маленька смерть.

Юлія знала, що муковісцидоз — це рідкісна генетична хвороба, яка викликає порушення в роботі легень, потових залоз і травної системи. У Реєстрі пацієнтів Європейської асоціації муковісцидозу зазначено, що у 2017 році в Україні було зафіксовано 181 випадок цієї хвороби, з яких 85% — у дітей. Але нині точна кількість українців із муковісцидозом невідома, оскільки українського реєстру пацієнтів із рідкісними хворобами немає.
З діагнозом Ані Юлине життя стало зовсім іншим. Вона пам’ятає, як різко змінилася поведінка людей, які її оточували. Батьки колишнього чоловіка, сам він, частина друзів ніби і старалися допомагати, але якось здалеку, мовляв, очі не бачать — серце не болить. Частина вдавала, ніби нічого не трапилося. Деякі родичі казали, що це кара Божа, що в них такого в роду не було. З багатьма Юлія припинила спілкування, бо будь-яка подібна фраза, яку людина, можливо, сказала не зі зла, могла сильно ранити. А її сили потрібні були Ані.
— Люди довкола можуть навіть нічого не говорити, але ти все розумієш. Бо здорова дитина — це гордість, а хвора — пляма на репутації. Люди захищаються від тебе, ховаються, як страуси. А ти і так у стресі, твоя дитина у стресі, всі у стресі. Єдиний спосіб лишитися психічно врівноваженим — перестати дивитися, як живуть здорові діти, здорові сім’ї. Тому поряд лишилися тільки ті, хто готовий був терпіти таке, заглиблюватися в проблему, спостерігати й допомагати, коли потрібно. Ось і весь світ.
Із 2018 року для ранньої діагностики муковісцидозу в Україні проводять скринінг новонароджених. Але раніше так не було, тому лікарі виявляли захворювання переважно лише тоді, коли в роботі внутрішніх органів пацієнтів уже відбувалися незворотні зміни. Аня виглядала звичайною дитиною — здорові органи компенсували роботу уражених, відповідно, проблеми не були помітними. Тому лише через рік після того, як Юлія дізналася доньчин діагноз, з’ясувалося, що це не просто муковісцидоз.
— Мені не сподобався якийсь один аналіз крові, і ми здали ще й печінкові проби. А коли прийшли результати і я принесла їх до генетика, мені сказали, що Аня зірвала подвійний «джек-пот»: мало того, що муковісцидоз — це рідкісна хвороба, у неї ще й виявився рідкісний підвид — муковісцидоз з ураженням печінки. Їй навіть додатковий кисень для легень не був потрібен, увесь удар на себе прийняла печінка.
Ані діагностували цироз. Допомогти могла б трансплантація печінки, але для того, щоб новий орган прижився, потрібно було би вживати препарати, що пригнічують імунітет. Для пацієнтів із муковісцидозом такий шлях ризикований. Єдиний варіант — трансплантувати комплекс органів печінка-легені, але таких операцій в Україні не роблять. Усе, що лишалося, — пити таблетки, робити спеціальні вправи, дієтично харчуватись і вчитися жити з діагнозом.
Аня поступово усвідомлювала хворобу. Ще змалечку їй довелося чітко дотримуватися правил дієти — тільки домашнє харчування, несмажене й негостре, без чипсів і цукерок. Що ближче до підліткового віку, то частіше Аня порушувала правила. Сварилася з мамою, бо як так: усі друзі п’ють пиво і запихаються мівіною, никаючись від батьків, а вона мусить робити дихальні вправи та їсти парене вприкуску з таблетками «Креон»? Багато часу Аня проводила в чатах, спілкуючись з іншими дітьми з муковісцидозом, знала, що не всім стає краще після вправ і дієти. Юлія все розуміла, інколи дозволяла щось заборонене, бо не можна вічно обмежувати дитину. Вони обидві старалися думати, що живуть як усі. А насправді було як було.
— Ми з Анею жили удвох, тому, напевно, вона перебирала мої риси характеру, була веселою, з почуттям гумору. Тільки зовні ми не схожі: Аня була дуже красивою, хоча це не заважало їй комплексувати через якісь риси зовнішності. Вчилася з дому. Цікавилась чимось, потім їй це набридало, як і всім дітям. Пам’ятаю, як вона вважала себе великою художницею і два роки вступала до художньої школи. А коли повчилась там рік, сказала, що це вже не її. Ми подорожували, ходили в Карпати. Я все мріяла звозити її за кордон. Влітку 2018 року нам фінансово допомогли друзі, лікарка-генетик виписала всі препарати, які необхідно було взяти з собою, і ми поїхали у Болгарію. Гуляли набережною, їли морозиво, купалися, — Юлія робить коротку паузу. — Це був останній рік. Я зробила все, що могла. Хотілося, звичайно, більше, але хочеш розсмішити Бога — розкажи йому про свої плани.
Віра в чудо
Перша реанімація була восени 2018 року. Все почалося раптово — під час чергової госпіталізації Анина печінка, яка так довго трималася, дала збій і перестала очищати кров. Через це в Ані відмовили нирки.
Реаніматологи змогли її стабілізувати, але в Ані вже почалася поліорганна недостатність, а це означало, що організм уже не здатний підтримувати життєдіяльність і годі це виправити. Поліорганна недостатність — це термінальна стадія для багатьох хвороб, через яку пацієнт опиняється поза терапією і потребує паліативного догляду.
Поки Аня була в реанімації, Юлія боялася спати. Днями й ночами чергувала біля ліжка. Медики сварили її, але все розуміли, тому приносили жінці цукерки й солодкий чай.
— У мене був страх, що трапиться страшне, якщо я закрию очі, — розповідає Юлія. — Ані тоді було тринадцять. Пам’ятаю, коли ми приїхали в лікарню, вона всім казала, що їй чотирнадцять, — так їй хотілося здаватися старшою, ніж насправді. В реанімації я просила її дотягнути до дня народження, зробити паспорт, вона ж хотіла.
Анина мрія здійснилася, і 24 листопада, разом із медиками й дієтичним тортом, вона відсвяткувала свій чотирнадцятий день народження. Здавалося, вона була найщасливішою людиною — в лікарні точно. На той момент медики вже не озвучували жодних прогнозів, а стабілізувати організм дівчинки до рівня, коли можлива екстрена трансплантація, було майже нереально.
— Останній рік життя вона думала про смерть. Запитувала, як відбуватиметься її похорон, цікавилася, чи є сенс жити, якщо вона все одно помре? Допитувалася, як люди будуть відчувати, що її не стало, чи будуть горювати за нею, чи потрібною людиною вона була. У неї інколи були суїцидальні думки, ми говорили про евтаназію. Вона вважала, що може сама вирішувати, коли їй жити, а коли помирати. Не знаю, наскільки це було серйозно, але після її смерті я випадково зайшла на її сторінку в соцмережі й побачила, як вона писала, що хоч їй і обридла хвороба, та вона мусить узятися за своє здоров’я, робити вправи, не їсти заборонених продуктів і не брехати мамі. Значить, усе-таки вона хотіла жити.
Минуло трохи менше як два тижні від дня народження, як Аня знову потрапила до реанімації. Цього разу все було інакше — Юлії довелося відпустити дочку, дозволити поїхати з реаніматологами самій, без мами. Через значну втрату крові дівчинка швидко впала в кому. Юлія пам’ятає, як лікарі постійно кудись її посилали, то в палату, то по ліки в аптеку, то подзвонити комусь, аби приїхали допомогти й підтримати. Усі цікавилися, чи Юлія їла, чи спала, з нею майже завжди хтось розмовляв. Вона не була постійно в реанімації, але розуміла, що це вже все.
Чи могла б Юлія відмовитися від останньої реанімації доньки?
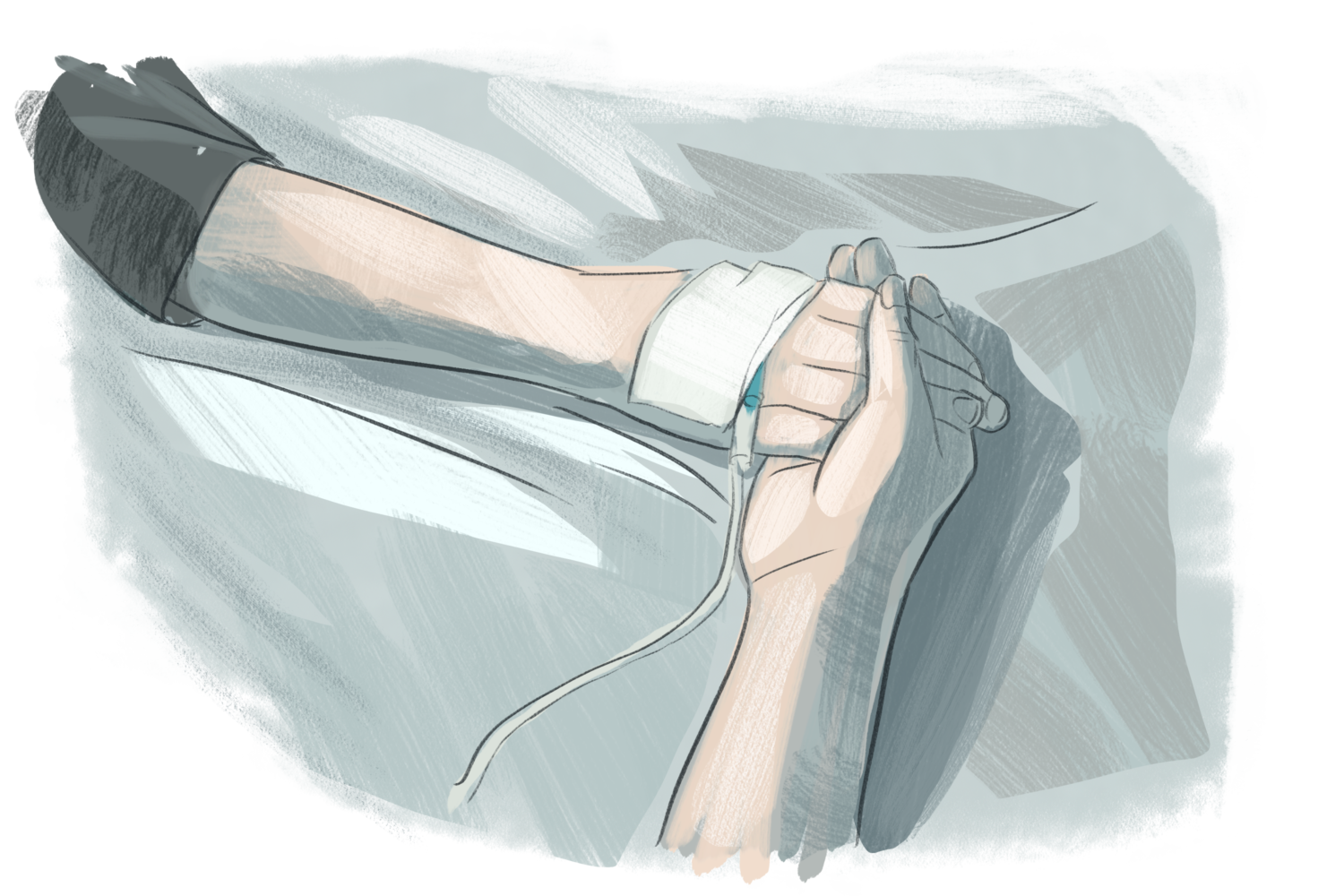
Українське законодавство вкрай неточно регулює питання відмови від медичного втручання. Необхідною умовою будь-яких медичних дій є отримання «інформованої згоди пацієнта». З одного боку, дієздатний пацієнт має право на відмову від лікування, з іншого — лікар має право проводити медичне втручання без згоди пацієнта в екстрених випадках, якщо, наприклад, є загроза життю. Ситуація ускладнюється, коли йдеться про пацієнтів-дітей, адже рішення мають ухвалювати батьки або законні представники.
Нюанси надання згоди на медичне втручання регулюють Основи законодавства України про охорону здоров’я. У 2007 році статтю про згоду на медичне втручання доповнили частиною про те, що коли батьки чи опікуни пацієнта відмовляються від медичного втручання, лікар має повідомити про це органам опіки. Це створює додаткові бюрократичні перепони, адже медики часто не хочуть брати на себе таку відповідальність, особливо коли у перспективі справа може завершитися не на їхню користь — припинення реанімаційних дій можуть трактувати як навмисне прискорення смерті, простіше кажучи — евтаназію, яка в Україні заборонена.
Протягом менш ніж двох днів Аню тричі повертали до життя.
— Ми знали, що вона піде, це було питання годин. Я запитувала, навіщо її реанімують, пояснили, що не реанімувати дітей не можна у будь-якому випадку, адже медики — не боги і не знають, скільки часу кожному відведено. Жодних претензій до лікарів у мене немає. Та і я — ніби мозком усе розуміла, а в чудо вірила, хотілося ще трошки-трошки… Аня не знала нічого про стадії хвороби, але знайшла правильний момент, щоб попрощатися. Зі мною тоді говорила ніби не вона, ніби якась доросла душа. Коли її везли в реанімацію, лікарі казали зачекати на мене. А вона відповіла: «Ні, я туди піду без мами».
Жива воля
На рівні законодавства питання відмови від реанімаційних дій в Україні не порушували ніколи. Лише у 2019 році Міністерство охорони здоров’я України оновило клінічні протоколи надання екстреної медичної допомоги, переклавши алгоритми дій, які рекомендує Національна асоціація державних працівників екстреної медичної допомоги США (NASEMSO). Відповідно до них, припинення реанімаційних дій можливе за наявності дійсного розпорядження пацієнта про відмову від реанімації. Одначе втілити цей алгоритм в Україні неможливо, оскільки юридичної форми для такого розпорядження не існує.
В Україні в екстрених випадках однією з причин припинення реанімаційних дій, окрім настання клінічної смерті, є ще констатація смерті мозку — це незворотний процес, адже клітини мозку не відновлюються. Проте обладнання, за яким можна точно діагностувати відсутність мозкової активності, є лише у 2% українських лікарень. У решті випадків встановити смерть мозку пацієнта може лише консиліум лікарів.
Єдиної спільної думки стосовно можливості відмови від реанімації у міжнародної медичної спільноти немає. За кордоном тривають професійні дискусії між юристами, лікарями, правозахисниками стосовно етичності, а також визначення критеріїв того, кого потрібно реанімувати, а кого ні. З розвитком медицини оновлюються і стандарти, та деякі країни знаходять хоч не ідеальні, але рішення.
— З реанімацією в житті я стикалася і як мама, і як дочка, і як лікарка, — починає свою історію Ірина Лехнер, реаніматологиня пульмонологічного відділення УКГМ — Університетської клініки Гіссена та Марбурга. Ми спілкуємося відеозв’язком.
Більше як 20 років тому Ірина переселилася з Росії до Німеччини заради свого сина Роми. Хлопчикові діагностували муковісцидоз, а УКГМ — одне з найкращих місць у світі, де йому могли допомогти. Рома помер, коли йому було 20. Реанімацію йому проводили вдома — спершу це робила сама Ірина, а потім бригада швидкої.
— Рома був начитаним, тверезо про все розмірковував, — пригадує Ірина. — Він стояв у черзі на трансплантацію, але у нього раптом почалася легенева кровотеча. Рома встиг сказати, щоб я викликала швидку. Я робила все, щоб зберегти його життя, мої колеги ще довго боролися за нього. Як медик розуміла, що шансів мало, але як мама… Це надто сильні емоції. Я вважала, що чогось недоробила. Звісно, ми могли його забрати у лікарню і спостерігати, як один за одним відмовляють його органи, просто розтягувати цей момент у часі. Але вирішили залишатися вдома. І зараз я вдячна своїм колегам за те, що все сталося, коли Рома був удома.
У Німеччині право на відмову від реанімації регулює спеціальна угода Patientenverfügung, що дослівно перекладається як «жива воля пацієнта». У цьому документі людина ще за життя може самостійно визначити медичні заходи, які будуть продовжувати життя, коли пацієнт уже не зможе надавати свою згоду на втручання медиків.

Це стосується під’єднання до різних апаратів підтримки життєдіяльності, серцево-легеневої реанімації тощо. Для неповнолітніх, а також людей, яких не вважають цілком дієздатними, рішення в таких випадках ухвалюють батьки чи законні представники, але на основі рекомендацій, наданих медиками.
Для лікаря «жива воля» є визначальною при виборі тактики ведення пацієнта. Однак першу реанімацію проводять завжди. Лише після стабілізації організму медики можуть обговорювати варіанти та шляхи допомоги пацієнту з його родичами. Наявність задокументованої «живої волі» полегшує цей процес для всіх учасників.
Рома — не єдина близька людина, з якою Ірині довелося попрощатися через безсилля медицини. Її мама потрапила в реанімацію після обширного інфаркту. Після того, як її стабілізували, стало зрозуміло: навіть якщо медики зроблять усе можливе й неможливе, жінка не зможе повернутися до тієї якості життя, яку мала раніше. Ірина мала документ, який надавав їй право обирати, як діяти в такій ситуації. Вирішила продовжити життя мами наскільки можливо, але повторно не реанімувати. Ще раніше така ж історія трапилася і з Ірининим батьком, однак ухвалювати рішення вона тоді не могла, оскільки не мала відповідних документів. Тата реанімували до останнього багато разів. Але через кілька днів його організм здався.
— Я проти реанімації, якщо бачу, що вона уже не потрібна, що варто лише полегшити відхід людини, — каже Ірина. — Щоб ви розуміли, в нас у Німеччині є все: медикаменти, ресурси, персонал, система охорони здоров’я оплачує будь-які маніпуляції. Але вони можуть бути болючі. Лікар бачить, коли в пацієнта є життєвий ресурс, а коли його дії нічого не принесуть, окрім зайвого болю. Йдеться не лише про вік, а про якість життя, про волю до життя. Рідним потрібно пояснювати простою людською мовою, що все, що можна зробити, — це лише зменшити біль і бути поряд.
Без болю
Міжнародні підходи до концепції охорони здоров’я гарантують пацієнтам право на ухвалення самостійних інформованих рішень, зокрема стосовно останніх днів життя та смерті. Йдеться передусім про доступ до адекватного знеболення, про вибір місця смерті, про можливість відмовитися від лікування, спрямованого на підтримку життєвих функцій, якщо пацієнт не бажає продовжувати таке життя.
Запобігати стражданням та полегшувати біль на останніх етапах життя могла б паліативна допомога. Але якщо хоспіси для дорослих пацієнтів в Україні є, то для дітей існують лише відділення паліативної допомоги при лікарнях, і то не в кожній області.
Лише у червні 2020 року Міністерство охорони здоров’я схвалило наказ, що передбачає створення етичної системи допомоги, зокрема невиліковно хворим дітям. Однак це тривалий процес. А поки що дітей, що потрапляють у систему охорони здоров’я і яким годі допомогти, рятують до останнього.
Юлія каже, що знає батьків, які замість лікарняних палат і тривалих реанімацій обирають інший шлях — бути вдома і створювати комфортні умови для своїх дітей самотужки. Однак у такому випадку доводиться покладатися на ефективність мобільних служб, адже, попри те, що українське законодавство гарантує доступ до адекватного знеболення, отримати препарати невиліковні пацієнти можуть максимум на 15 днів.
— Тоді для мене головним було — щоб Аня не відчувала болю, — розповідає Юлія. — Страшно думати, що їй могло б бути боляче і довелось би чекати, поки швидка довезе морфін. А в реанімацію постійно приходять медики і знеболюють. Тому вдома я лишатись не хотіла.
Правові прогалини у питанні відмови від реанімаційних дій ускладнюють не лише життя родичів важкохворих пацієнтів, а й роботу працівників системи охорони здоров’я. Адже жоден медик не хоче завдавати пацієнтам зайвого болю.
— Враховуючи те, що я пережила, можу як лікар знайти правильні слова для родичів пацієнтів і пояснити, що відбувається, чому реанімація більше не потрібна, — говорить Ірина Лехнер.
— Ніхто не має права робити боляче людині непотрібними маніпуляціями й важкими обстеженнями. Це знущання. Часто родичі цього не розуміють.
У таких ситуаціях ми з колегами підтримуємо одне одного — я можу прийти до свого шефа по пораду, можу плакати. Але самостійно таких рішень ухвалювати не можу — тільки за наявності відповідних документів. І це завдання влади: щоб держава вийшла на такий рівень, аби на всі випадки був відповідний закон.

Цього року синові Ірини виповнився б 31. Минуло десять років, як вона втратила батька, два — як втратила маму. Ірина любить свою роботу, але більше не може працювати в реанімації. Після курсу психологічної допомоги вона планує і далі бути лікаркою, але вже в іншому відділенні.
Ані немає вже два роки. Перші кілька днів після її смерті Юлія пам’ятає ніби у сповільнених кадрах. На всіх етапах підготовки до похорону допомагали подруги — хоч вона і просила лишити її саму, по очах було видно, що не варто. Юлія пам’ятає, як у перший рік після смерті дочки виходила на балкон і скаржилася зіркам на побутові проблеми так, ніби розмовляла з самою Анею. Вона вірить, що тепер дочці доступні усі знання світу і що у найскладніші моменти вона може покластися на її підтримку.
Юлія поступово вчиться жити без Ані. Звикає, що можна не готувати дієтичну їжу, не вибудовувати чіткий розпорядок дня, що інколи можна розслабитися. Знову дозволяє собі плакати, злитися, радіти життю. Їй подобається їздити на дачу, працювати в саду. Юлія хоче навчитися дизайну, творити. Про дітей поки що не думає.
— Раніше, коли запитували, чи є у мене діти, я не знала, що відповісти. А зараз кажу: так, є. А решта вже без подробиць, — Юлія видихає. — Я думаю, що люди не перестали б реанімувати своїх родичів, якби у них був вибір. Але це дозволило б рідним пацієнтів, які довго перебувають на знеболювальних і мучаться роками на апаратах і трубках, почуватися вільніше. Бо якщо ти знаєш, як буде, то не ховаєшся від цього. Для нас усе трапилося дуже швидко — поки я побігала по ліки, Ані не стало. Коли вона наважилася йти, я прийняла її рішення.
За коментарі та консультації під час підготовки цього матеріалу вдячна:
Олександрі Телятниковій, співзасновниці Благодійного фонду імені Святого Луки Войно-Ясенецького,
Андрієві Безносенку, головному лікарю Національного інституту раку,
Ігореві Малишу, завідувачу відділення реанімації Київської міської клінічної лікарні швидкої медичної допомоги,
Анастасії Леухіній, співзасновниці руху «Пустіть в реанімацію», авторці «Зовсім не страшної книги»,
та моїм друзям Марії та Вадимові, які допомагали з перекладом із німецької мови.
[Репортаж створено за підтримки Посольства Королівства Норвегія в Україні. Погляди авторів не обов’язково збігаються з офіційною позицією уряду Норвегії.]

Читайте також:
Тихі пологи
Як жінки, котрі втратили немовлят, залишаються наодинці зі своєю порожнечею і самотужки заповнюють її любов’ю
Дочитали до кінця! Що далі?
Далі — невеличке прохання. Будувати медіа в Україні — справа нелегка. Вона вимагає особливого досвіду, знань і ресурсів. А літературний репортаж — це ще й один із найдорожчих жанрів журналістики. Тому ми потребуємо вашої підтримки.
У нас немає інвесторів чи «дружніх політиків» — ми завжди були незалежними. Єдина залежність, яку хотілося б мати — залежність від освічених і небайдужих читачів. Запрошуємо вас приєднатися до нашої Спільноти.
Репортажі801
Більше



Світ96
Більше